Hidradenitída – kožné ochorenie, o ktorom ste možno ešte nepočuli
Ak pociťujete bolestivý zápal v oblasti pazúch, slabín alebo pod prsiami, môže ísť o chronické autoimunitné kožné ochorenie, ktoré je menej známe aj časti odbornej verejnosti. Jeho názov je hidradenitída, latinsky hidradenitis suppurativa.
Hidradenitída je neinfekčné kožné ochorenie, spojené s poruchou autoimunity.
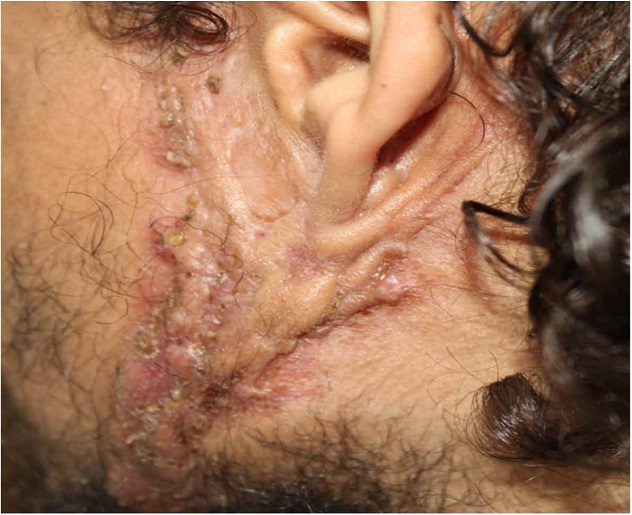
Hidradenitída sa prejavuje v oblastiach, kde sa nachádzajú pachové potné, tzv. apokrinné žľazy. Ide o oblasti pazúch, zadku, slabín v okolí vonkajších pohlavných orgánov, a u žien pod prsiami.
Klinickým prejavom ochorenia je upchanie a prasknutie vlasových folikulov (vačkov), do ktorých tieto žľazy ústia, čo spôsobuje mimoriadne bolestivý zápal. Ten potom podmieňuje tvorbu abscesov, fistúl a jaziev v koži. Prejavom je nielen bolesť, ale aj nepríjemne zapáchajúci výtok.
Nový spôsob liečby
V súčasnosti existuje niekoľko spôsobov liečby hidradenitídy. Tie však závisia od štádia ochorenia, ktoré môže byť ľahké, stredne závažné, alebo závažné.
Ľahké štádium ochorenia sa zväčša lieči konzervatívne. Ide o lokálnu medikamentóznu liečbu masťami alebo antiseptickými roztokmi, či o celkovú liečbu antibiotikami. Pokročilejšie formy vyžadujú chirurgické odstránenie poškodenej kože, ale je to vždy na individuálnom posúdení stavu každého pacienta.
Chirurgický zásah so sebou prináša nádej na vyliečenie, no aj riziko pooperačných komplikácií. U časti pacientov môže ochorenie prepuknúť znovu aj po operácii. Novinku v liečbe predstavuje biologická liečba.
„Jej úspech spočíva najmä v minimalizovaní zápalových prejavov, vďaka čomu sa zmierni výtok, zníži zápalová aktivita ochorenia a jeho bolestivosť. Biologická liečba môže byť indikovaná aj pred plánovaným chirurgickým zákrokom, čím sa zmierni zápal. Následne môžeme pristúpiť k chirurgickému odstráneniu ložiska, a stav udržiavať pod kontrolou pomocou biologickej liečby. V ťažkých štádiách ochorenia je chirurgický zásah často nevyhnutný, preto je dôležité, ochorenie odhaliť čo najskôr, aby sa predišlo ťažkým formám, prípadne jej komplikáciám, ako je rakovina kože,“ hovorí prof. MUDr. Juraj Péč, CSc., prednosta dermatovenerologickej kliniky Univerzitnej nemocnice Martin.
Hidradenitída je u pacientov zriedka diagnostikovaná správne. Štatistiky odhadujú, že ochorením trpí približne 1 % populácie. Správne a včas je diagnostikovaných iba 19 % pacientov.
Ochorenie sa začína prejavovať po puberte, častejšie postihuje ženy a ľudí, ktorí majú hidradenitídu v rodine. Výskumy ukazujú, že výskyt hidradenitídy má súvislosť s fajčením a obezitou.
Najčastejším faktorom, ktorý znižuje kvalitu života ľudí s hidradenitídou, je bolestivosť a zápach po prasknutí abscesov. Vzhľadom na bolestivosť ochorenia, prítomnosť, rozsah a lokalizáciu hnisavých rán, hidradenitída zaťažuje každodenný život pacientov omnoho viac, ako psoriáza alebo atopický ekzém.
Kožné ochorenie vplýva aj na psychiku človeka
Okrem bolestivých fyzických prejavov, ochorenie zasahuje aj sebavedomie a celkové psychické prežívanie pacienta. Pokročilé štádium hidradenitídy zhoršuje možnosti človeka, zaradiť sa do pracovného procesu, resp. užívať si bežné aktivity, ako kúpanie v bazéne, či nosenie ľahkého oblečenia. Ochorenie narúša sexuálny život a spôsobuje traumy, ktoré pacient – z pocitu hanby a menejcennosti – v sebe potláča.
„Každý človek sa snaží starať o svoj zovňajšok a vyzerať čo najlepšie. Ak však človek trpí niektorou z vážnych kožných chorôb, stáva sa stredobodom pozornosti okolia. Kožné ochorenia tak môžu zapríčiniť stavy, ako úzkosť alebo depresiu,“ uzatvára klinická psychologička, PhDr. Linda Katona, PhD., ktorá sa venuje psychickým problémom pacientov s kožnými ochoreniami.
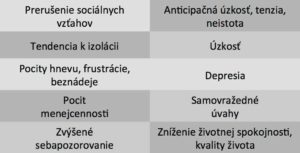
Nasledujúca tabuľka poukazuje na najčastejšie psychické problémy, ktoré sa prejavujú u jedincov trpiacich chronickým kožným ochorením:
/článok prevzatý z: www.slovenskypacient.sk/